Impingement-Syndrom am oberen Sprunggelenk
Nach Außen-, Innen- oder Syndesmosenbandverletzungen im Rahmen von Umknick-(Supinations-)Traumen v.a. beim Sport oder durch wiederholte Mikrotraumen (z. B. bei Stop-and-Go-Sportarten oder aufgrund von falschen Lauf- oder Ballschußtechniken) kann es zu Einklemmsymptomen im oberen Sprunggelenk kommen. Ursächlich sind dabei entweder in das Gelenk eingeschlagene Bandreste, Narbenstränge (sog. „Meniskoid“) oder eine chronische Reizung der Gelenkschleimhaut mit damit einhergehender Größenzunahme derselben. Auch abgesprengte knöcherne oder knorpelige Fragmente können, ebenso wie knöcherne Randzackenbildung („Osteophyten“) bei Arthrose oder Fehlbelastung, verantwortlich sein.
Nach Röntgen- und ggf. zusätzlicher MRT-Diagnostik kann nach bestimmten akuten Verletzungen ein konservativer Therapieversuch unternommen werden.
Konsequente Ruhigstellung, ggf. unter Zuhilfenahme einer Bandage sowie lokale Infiltrationen und Schmerzmedikation führe in vielen Fällen zu einem Ausheilen der Beschwerden. Bei chronischen Instabilitäten sollte ein physiotherapeutisches Gesamtkonzept mit Propriozeptionstraining und Schulung der Koordination zur Anwendung kommen.
Operationsverfahren
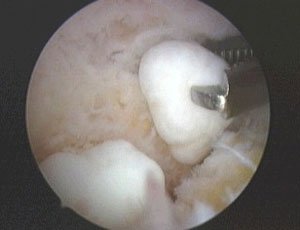
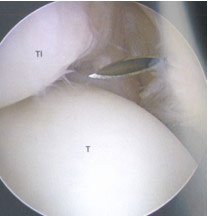
Führen die konservativen Maßnahmen nicht zum Erfolg, sollte die arthroskopische Sanierung über mehrere kleine, je nur ca. 0,5 bis 1 cm messende Hautschnitte erfolgen. Weichteilige Veränderungen werden dabei mit einem Shaver oder einer Elektrosonde beseitigt. Freie Gelenkkörper können mittels spezieller Fasszangen geborgen werden. Knöcherne Anbauten werden mit Hilfe einer kleinen Fräse abgetragen.
Nachbehandlung
Während der ersten postoperativen Woche erfolgt die Mobilisation in einem Spezialstiefel mit Sohlenkontakt bei begleitender Thromboseprophylaxe. Abhängig vom klinischen Befund kann spätestens nach der Entfernung des Nahtmaterials am 10.-12. postoperativen Tag zur Vollbelastung übergegangen werden.
Bandverletzungen am Sprunggelenk
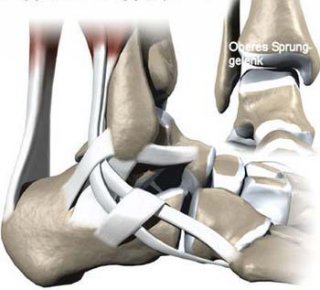
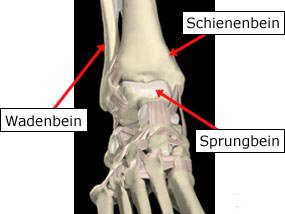
Außen- und Innenbänder halten das Sprungbein (Talus) passiv in der Knöchelgabel. Unter normalen Belastungen werden sie dabei vom Zug der umgebenden Muskulatur unterstützt. Im Rahmen von Umknick- oder Verdrehtraumen kann die Muskulatur jedoch nicht schnell genug reagieren – es kommt zur Überdehnung oder Zerreißung der entsprechenden Bandstrukturen.
Eine Sonderstellung nimmt dabei die sogenannte Syndesmose ein. Das Syndesmosenband fixiert den Außenknöchel am Schienbein und hält beide zusammen. Ist die Syndesmose nicht stabil, kann die Knöchelgabel unter Belastung auseinanderweichen und das Sprungbein gegen das Schienbein verkippen – in der Folge entsteht eine Arthrose.
Besonders häufig sind Kontaktsportler bei Fußball, Volleyball oder Basketball von den genannten Verletzungen betroffen. Es kommt zu einer lokalen, mehr oder weniger ausgeprägten druckschmerzhaften Schwellung. Begleitend findet sich eine schmerzbedingte Einschränkung der Beweglichkeit sowie der Belastbarkeit.
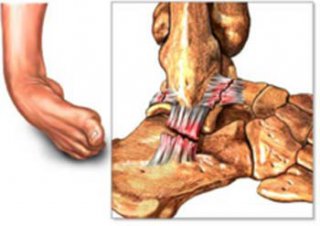
Unabhängig von der Anzahl der verletzten Bandstrukturen wird im akuten Stadium nach dem sog. „PECH(Pause-Eis-Compression-Hochlagerung)-Schema“ behandelt. Sofortige Entlastung des betroffenen Sprunggelenks, lokale Kühlung und Kompression sowie Hochlagerung sollen einer weiteren Zunahme von Schwellung und Schmerz entgegenwirken. Diese Vorgehensweise empfiehlt sich für die ersten beiden Tage.
Die Ergebnisse einer baldmöglichst durchzuführenden Röntgen- sowie ggf. einer MRT-Diagnostik entscheiden dann über die weitere Vorgehensweise. Dabei geht es vor allem um das Erkennen von knöchernen Bandausrissen und Syndesmosenverletzungen, den Ausschluß von Mittelfuß- oder Wadenbeinfrakturen sowie von Knorpel-/Knochenläsionen des Sprungbeins.
Sollte die Diagnostik keinen operationswürdigen Befund erbracht haben, kann ab dem 3. Tag nach Anlage einer Sprunggelenksorthese mit der Mobilisation unter schmerzadaptierter Vollbelastung begonnen werden. Nach einer Woche kann ggf. unter Zuhilfenahme physiotherapeutischer Maßnahmen mit Propriozeptionstraining, Gelenkmobilisation sowie Kräftigungstraining begonnen werden. Nach ca. 6 Wochen haben die Bänder ihre Reißfestigkeit zu fast 70 % wieder erlangt.
Leichte Sportarten wie Radfahren oder Schwimmen können meist nach wenigen Wochen wieder aufgenommen werden. Mit Kontakt- und Ballsportarten sollte man erst nach ca. 6 Wochen beginnen. Das Tragen einer Schiene oder ein Tape-Verband ist in den ersten 12 Wochen zu empfehlen.
Operationstechnik
Eine operative Therapie empfiehlt sich in erster Linie bei Syndesmosenverletzungen, bei knöchernen Bandausrissen sowie einer über 6 Monaten währenden erfolglosen konservativen Therapie mit persistierendem Instabilitätsgefühl.
Wird operiert, werden die gerissenen Bänder freigelegt und vernäht. Sollte nicht mehr genügend Bandmaterial vorhanden sein, können benachbarte Sehnen oder auch die Knochenhaut zur Rekonstruktion herangezogen werden. Die Refixierung erfolgt dann mittels spezieller Knochenanker.
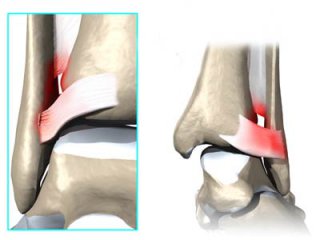
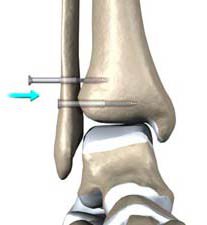
Bei Verletzungen der Syndesmose mit Inkongruenz und Instabilität im oberen Sprunggelenk wird die vorübergehende Transfixation von Fibula und Tibia mittels einer oder zweier Stellschrauben in Kombination mit einer Naht der betroffenen Syndesmose erforderlich.
Achillessehnenruptur
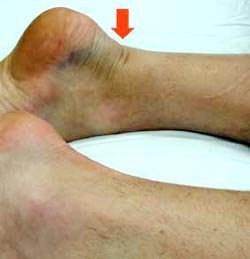
Die Achillessehne reißt meist auf der Basis einer bereits länger bestehenden degenerativen Vorschädigung. Deshalb sind auch häufig Menschen im mittleren Alter und selten junge Patienten betroffen. Bei ungewohnter sportlicher Betätigung oder auch bei Alltagstätigkeiten hört der Patient oftmals einen regelrechten Knall und erfährt einen plötzlichen stechenden Schmerz im Bereich der Achillessehne. Das Bewegen und Belasten des Fußes ist zwar noch möglich, der Zehenspitzenstand ist jedoch bei einem Sehnenriss unmöglich.
Operationstechnik
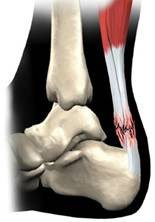
Eine konservative Vorgehensweise ist allenfalls bei älteren Patienten oder auch bei kleineren Teilrupturen der Sehne zu empfehlen. In den meisten Fällen jedoch wird die Ruptur der Achillessehne operativ mittels einer Sehnennaht versorgt. Dabei werden die Sehnenenden im Rupturbereich gesäubert, dann adaptiert und vernäht. Bei sehr ansatznahen Rissen wird die Sehne mittels spezieller Knochenanker am Fersenbein refixiert.
Nachbehandlung
In der modernen Nachbehandlung wird heutzutage an Stelle einer postoperativen Gipsversorgung eine mehrwöchige Ruhigstellung im Spezialschuh (in Spitzfußstellung) mit einer stufenweise herausnehmbaren Absatzerhöhung durchgeführt. Die gesamte notwendige Nachbehandlung mit Physiotherapie oder Reha kann langwierig sein. Spätestens 6-8 Wochen nach der Ruptur sollte aber ein beschwerdefreies regelrechtes Gangbild, nach 9-12 Monaten die volle Sportfähigkeit erreicht sein. Berufsfähigkeit ist abhängig von der Tätigkeit zwischen 2 und 12 Wochen nach der Operation wieder gegeben.
Sprunggelenksfraktur
Diese Verletzungen treten meist im Rahmen von Umknicktraumen auf. Klinisch imponieren neben einer mehr oder weniger ausgeprägten Schwellung über Innen- und/oder Außenknöchel die deutlich herabgesetzte oder völlig aufgehobene Belastungsfähigkeit und Beweglichkeit des Gelenkes sowie z.T. bereits äußerlich sichtbare Gelenkfehlstellungen.
Die Diagnostik der Verletzung beinhaltet neben der klinischen Untersuchung eine Röntgendiagnostik, die im Bedarfsfall durch CT- oder MRT-Abklärung ergänzt werden kann.
Eingeteilt werden die verschiedenen Bruchformen nach Weber abhängig von der Höhe des Wadenbeinbruchs im Verhältnis zur bindegewebigen Verbindung zwischen Waden- und Schienbein (Syndesmose):
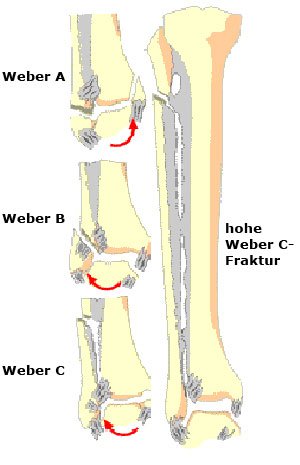 Weber A bezeichnet eine Fraktur unterhalb der Syndesmose, die Syndesmose ist immer intakt.
Weber A bezeichnet eine Fraktur unterhalb der Syndesmose, die Syndesmose ist immer intakt.
Weber B bezeichnet eine Fraktur auf Höhe der Syndesmose, die Syndesmose ist häufig mitverletzt.
Weber C bezeichnet eine Fraktur oberhalb der Syndesmose, die Syndesmose ist immer mitverletzt.
Das Ausmaß der Gelenkschädigung steigt von A bis C an. Begleitverletzungen wie eine Fraktur des Innenknöchels oder ein hinteres Schienbeinkantenfragment (Volkmann´sches Dreieck) können das Ausmaß der Gelenkschädigung erhöhen.
An der o.g. Weber-Klassifikation orientiert sich auch die Behandlung entsprechender Frakturen. So können Weber-A-Frakturen ohne Begleitverletzungen in aller Regel konservativ mit einem Spezialschuh unter angepaßter Belastung an Unterarmgehstützen therapiert werden. Für Weber-B-Frakturen gilt selbiges deutlich seltener und dann ausschließlich für den Fall einer sehr guten Stellung der einzelnen Frakturfragmente. Weber-C-Frakturen müssen aufgrund der zwangsläufigen Mitverletzung der Syndesmose immer operativ versorgt werden, um keine Arthrose des betroffenen oberen Sprunggelenks zu riskieren.
Operationstechnik
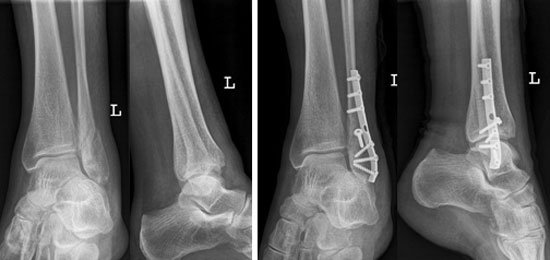
Die operative Versorgung beginnt zunächst immer mit der offenen Reposition (Wiedereinrichtung) des Bruches unter Röntgenkontrolle. Anschließend werden die Fragmente über eine sogenannte Drittelrohrplatte mit Schrauben fixiert. Bei Mitverletzung der Syndesmose wird zusätzlich das Einbringen einer speziellen Stellschraube erforderlich, um die Bandstruktur stabil zum Ausheilen bringen zu können. Begleitende Innenknöchel- oder Schienbeinkantenfragmente werden mit einzelnen Schrauben refixiert.
Nachbehandlung
Die Entfernung des Nahtmaterials erfolgt am 10.-12. postoperativen Tag. Ist keine Versorgung der Syndesmose erforderlich gewesen, darf der Patient im Spezialschuh mit leichtem Sohlenkontakt für 4-6 Wochen an Unterarm-Gehstützen mobilisiert werden, bevor dann zunehmend zur Vollbelastung übergegangen wird.
Ansonsten ist eine konsequente Vollentlastung für 6 Wochen erforderlich, da andernfalls die Heilung der Syndesmose gefährdet wird und die Schraube bricht. Erst nach diesem Zeitraum kann die Stellschraube in lokaler Betäubung entfernt und zur vollen Belastung übergegangen werden.
Bis zum Erreichen der Vollbelastung ist eine konsequente Thromboseprophylaxe erforderlich.
Die Entfernung des zur Bruchstabilisierung eingebrachten Osteosynthese-Materials kann am Sprunggelenk nach etwa einem Jahr erfolgen.
