Carpaltunnelsyndrom (CTS)
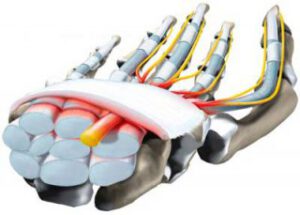
Beim Carpaltunnelsyndrom liegt eine Einengung des Medianusnervs vor, welcher einen Großteil der Daumenballenmuskulatur versorgt und für die Empfindungsübermittlung von der daumenseitigen Hälfte der Handfläche zuständig ist. Der Nerv wird durch Drucksteigerung im sogenannten Karpaltunnel, durch welchen er gemeinsam mit einer Vielzahl an Beugesehnen verläuft, beeinträchtigt. Ursächlich können Einblutungen, vermehrte Wassereinlagerung bei Schwangerschaft, rheumatischen Erkrankungen, Schilddrüsen- und Nierenerkrankungen u.a.m. sein. Durch die Einengung kommt es zu Funktionstörungen, Missempfindungen (Kribbeln) und Schmerzen, welche typischerweise nachts auftreten. Die Funktionseinbußen werden durch einen geschwächten Griff auffällig, teilweise fallen den Patienten Gegenstände aus der Hand. Bei fortgeschrittenen Verläufen kann man sogar erkennen, das die Daumenballenmuskulatur dünner geworden ist.
Neben der klinischen Untersuchung sollte eine Messung der Nervenleitgeschwindigkeit durch den Neurologen zur Diagnosesicherung durchgeführt werden.
Bestätigt sich hierbei die Diagnose, kann ein konservativer Therapieversuch mittels einer speziellen Handgelenksschiene unternommen werden. In der Regel ist jedoch die operative Versorgung angezeigt.
Operationstechnik
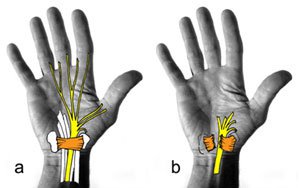
Mittels eines kurzen Hautschnitts über dem beugeseitigen Handgelenk wird unter sorgfältiger Schonung des Nerven ein quer über diesen Bereich (dem Karpaltunnel) verlaufendes Band, das Retinaculum flexorum, gespalten. Dadurch wird eine deutliche Druckentlastung für den Nerven bewirkt. Nach anschließender sorgfältiger Blutstillung erfolgt die Hautnaht.
Nachbehandlung
Unmittelbar postoperativ dürfen die Finger der betroffenen Hand wieder bewegt werden, nach der Entfernung des Nahtmaterials am 8.-10. postoperativen Tag steht einem normalen Gebrauch der Hand nichts mehr im Wege.
Distale Radiusfraktur
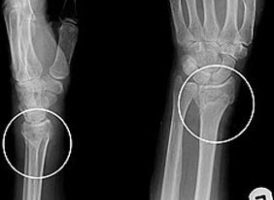
Den häufigsten Knochenbruch beim Menschen überhaupt stellt die distale Radiusfraktur dar, der Bruch der Speiche nahe dem Handgelenk. Die Fraktur entsteht in der Regel durch einen Sturz auf das gestreckte oder gebeugte Handgelenk. Typische Symptome sind Druckschmerz, Fehlstellung mit Bewegungseinschränkung und Schwellung der Weichteile.
Die Behandlung einer einfachen Radiusfraktur ohne Gelenkbeteiligung hängt vom Ausmaß der Verschiebung und Instabilität im Bruchbereich ab. Ohne Verschiebung der Bruchenden erfolgt eine einfache Ruhigstellung mit einem Gipsverband für ca. 6 Wochen. Bei einfacher Verschiebung erfolgt zunächst die Einrichtung des Bruches in lokaler Betäubung und anschließend die Ruhigstellung im Gipsverband.
Operationstechnik
Bei der sogenannten winkelstabilen Plattenosteosynthese wird zumeist von beugeseitig die Haut über dem Bruch eröffnet und dieser dann unter Sicht wieder eingerichtet. Anschließend wird er unter Röntgenkontrolle über eine T-förmige Platte mit Schrauben fixiert.
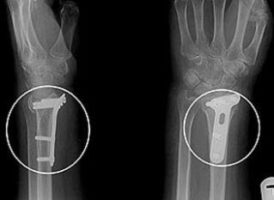
Nachbehandlung
Nach einer Plattenosteosynthese wird das betroffene Handgelenk bis zur Entfernung des Nahtmaterials am 10.-12. post-operativen Tag mittels einer Gipsschiene ruhiggestellt. Anschließend wird diese abgenommen und zügig mit der Mobilisation des Gelenkes begonnen.
Ganglion („Überbein“)
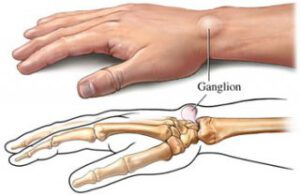
Ganglien sind häufig und treten vor allem im Bereich des Hand- und Fußrückens sowie über dem Hand- und Sprunggelenk auf. Sie sind meist schmerzlos, prallelastisch und von unterschiedlicher Größe.
Sollten sich Ganglien nicht spontan zurückbilden, kann ein konservativer Therapieversuch durch Stichelung mit einer Nadel oder Infiltration mit Cortison unternommen werden. Bei dieser Behandlungsmethode kommt es jedoch in ca. 50% der Fälle zu einer erneuten Füllung des Ganglions.
Operationstechnik
Die Indikation zu einer operativen Vorgehensweise ist dann gegeben, wenn Schmerzen durch die Reizung eines benachbarten Nerven entstehen. Dabei wird das Ganglion komplett mit seinem Stiel zu einem Gelenk oder einer Sehnenscheide, von wo es ausgeht, entfernt und die Gelenkkapsel an der Basis des Stiels gefenstert.
Jedoch kann auch bei dieser Methode die Rezidivwahrscheinlichkeit bei bis zu 15% liegen.
Nachbehandlung
Eine spezielle Nachbehandlung ist nicht erforderlich, das Nahtmaterial kann am 8.-10. postoperativen Tag entfernt werden.
Schnellender Finger
Der schnellende Finger ist ursprünglich eine Erkrankung der Beugesehne eines oder mehrerer Finger. Der Patient bemerkt typischerweise eine zunehmende Blockierung des Fingers beim Beugen bzw. Strecken. Im fortgeschrittenen Stadium kann der Finger teilweise nicht mehr über den Widerstand hinaus bewegt werden – es muß mit der anderen Hand nachgeholfen werden. Das Überwinden des Widerstandes wird letztlich auch zunehmend schmerzhafter.
Die Sehne läuft durch eine Führung (Sehnenscheide), welche an mehreren Punkten durch straffe Ringbänder verstärkt ist. Beim schnellenden Finger hat sich eine Verdickung (z.B. durch ein Ganglion) der Sehne gebildet, welche nun beim Durchtritt durch eines der Ringbänder zu Problemen führt. Diese lokale Verdickung kann oft getastet werden. Meistens liegt die Engstelle im Bereich des ersten Ringbandes.
Operationstechnik
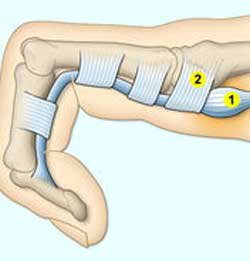
Als Therapieverfahren wird nun nicht die Verdickung der Sehne angegangen, sondern schlichtweg das entsprechende Ringband operativ gespalten. So hat die Sehne wieder Platz und kann ungehindert gleiten. Für den Zugang zu dem entsprechenden Ringband ist in der Regel lediglich ein ca. 1-2 cm langer, querverlaufender Hautschnitt nötig, über den das Ringband gespalten wird.
Nachbehandlung
Der betroffene Finger kann unmittelbar postoperativ wieder frei bewegt und nach Entfernung des Nahtmaterials am 8.-10. postoperativen Tag wieder normal belastet werden.
Tendovaginitis stenosans de Quervain
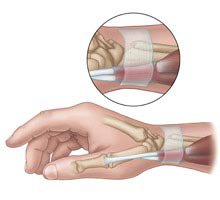
Die Erkrankung tritt typischerweise im Alter zwischen 30 und 50 Jahren, bei Frauen deutlich häufiger als bei Männern auf. Es handelt sich dabei um eine schmerzhafte Reizung der Daumenstrecksehnen und ihres Gleitgewebes im 1. Strecksehnenfach. Das verdickte Sehnenscheidengewebe und das ggf. auch verdickte Sehnengewebe führen zur Einengung des Sehnenfaches. Ursächlich können knochenbruchbedingte Veränderungen des Sehnenfachs, Überbeanspruchung oder entzündliche (auch rheumatische) Veränderungen sein.
In der Folge finden sich Schmerzen des daumenseitigen Handgelenkes, die bis in den Unterarm ziehen können. Die Beschwerden treten meist bei Belastung und beim Abspreizen des Daumens auf. Auch ein Reiben im Bereich des Strecksehnenfaches kann vorhanden sein. Das Handgelenk weist auf der Daumenseite eine Schwellung auf und ist lokal sehr druckempfindlich. Beugt der Untersucher das Handgelenk zusammen mit dem in der Faust eingeschlossenen Daumen in Richtung Kleinfinger, so verspürt der Betroffene oft einen lokalen einschießenden Schmerz. Man spricht dann von einem positiven Finkelstein-Zeichen.
Am Anfang der Therapie stehen konservative Versuche mit lokaler Injektionstherapie, physikalischen Maßnahmen und ggf. Ruhigstellung mittels einer speziellen Schiene. Sollten diese nicht zum Erfolg führen, bleibt letztendlich nur eine operative Vorgehensweise.
Operationstechnik
Über dem ersten Strecksehnenfach wird ein gerader Hautschnitt angelegt. In der Tiefe wird das Fach freigelegt und gespalten. Ggf. wird entzündlich verändertes Gewebe mit entfernt. Besonders achten muss man auf zusätzlich abgetrennte Fächer sowie mehrgeteilte Sehnen – alles muss freigelegt, sämtliches störende Gewebe entfernt werden. Nach anschließender gründlicher Wundspülung erfolgt lediglich eine Hautnaht.
Nachbehandlung
Das Tragen einer Schiene ist postoperativ nicht nötig, alle Finger dürfen sofort frei bewegt werden. Die Entfernung des Nahtmaterials erfolgt am 8.-10. postoperativen Tag. Evtl. Narbenbeschwerden verschwinden weitgehend innerhalb der ersten 6-8 Wochen.
